La Dra. Dolores Braquehais, clínica del Programa de Atención Integral al Médico Enfermo (PAIME) y responsable de la Unidad de Hospitalización de la Clínica Galatea, señala en esta entrevista que para atender de forma integral a los médicos que padecen trastornos mentales y/o conductas adictivas es fundamental tener en cuenta "las diferentes dimensiones del sujeto y los contextos en los que desarrolla su vida profesional y personal" así como proporcionar una atención multidisciplinar
En el caso concreto de las adicciones es importante también valorar la presencia de otros trastornos mentales (diferentes de los adictivos) y que coexistan con la adicción, lo que se denomina la patología dual, tal y como asegura la Dra. Braquehais quien participará en las IV Jornadas Clínicas del PAIME, organizadas por la Fundación para la Protección Social de la OMC (FPSOMC) y que arrancan hoy 15 de junio, para hablar sobre este tema y la necesidad de realizar controles toxicológicos a estos pacientes.
Asimismo, también abordará la labor de las unidades hospitalarias de ingreso «una alternativa cuando el trastorno mental y/o adictivo provoca una importante disfunción en la vida del médico enfermo o cuando implica un riesgo notable para la praxis».
-¿Cómo se garantiza una atención integral a los médicos enfermos?
La atención integral implica que la mirada y la escucha al médico con malestar psíquico y/o con problemas adictivos deben incluir no meramente una perspectiva de “enfermedad” sino de “trastorno”, es decir, cómo se ven implicadas las diferentes dimensiones del sujeto y los contextos en los que desarrolla su vida profesional y personal.
Precisamente por ello, el PAIME de Barcelona incorpora en su equipo profesionales de diferentes disciplinas: psiquiatría, psicología, trabajo social, medicina interna, neuropsicología, fisioterapia y enfermería. La intervención terapéutica, formalizada en el plan terapéutico individualizado, permite personalizar cada intervención teniendo en cuenta distintas áreas de intervención. Las reuniones de equipo permiten que la atención integral sea una realidad coral.
-¿Cómo se aborda desde el PAIME los casos relacionados con adicciones?
En el abordaje de las adicciones vuelve a ser crucial el abordaje inter-disciplinar al que nos referíamos antes. En la primera fase, de desintoxicación, es clave el tratamiento farmacológico y la supervisión médica.
Pero, una vez superada esta fase, comienza la deshabituación, que podría definirse como el proceso por el que el sujeto comienza a poder “vivir sin la substancia”. Este período es más largo y es en el que la psicoterapia (tanto en formato individual como grupal) cobra más importancia. Es importante también valorar la presencia de otros trastornos mentales (diferentes de los adictivos) y que coexistan con la adicción, lo que se denomina la patología dual. En estos casos, cuyo pronóstico es más complicado que el de las adicciones sin comorbilidad, es preciso tratar ambos trastornos.
Por lo que respecta a los/as médicos/as, el abordaje psicoterapéutico grupal con otros compañeros ha demostrado alta eficacia, entre otros motivos, por el hecho de que compartir experiencias sobre el malestar, en concreto, sobre las conductas adictivas, ayuda a reducir el estigma asociado a las mismas y permite que se vayan venciendo las resistencias a pedir ayuda. De cara a verificar el mantenimiento de la abstinencia, es clave también el control toxicológico.
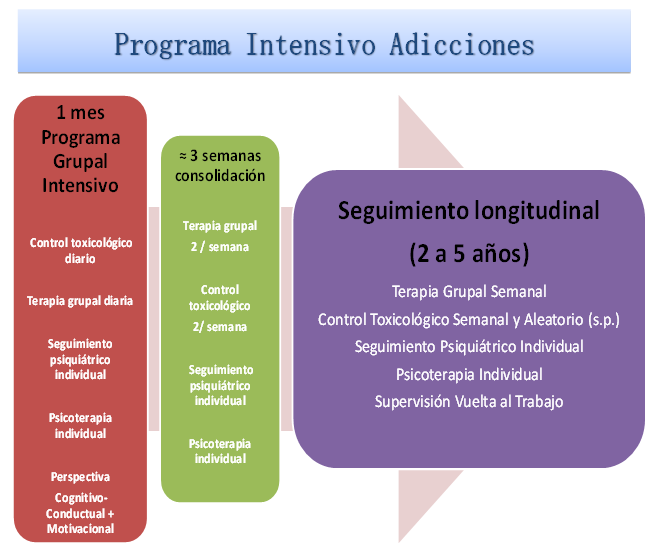
En el PAIME de Barcelona, el abordaje de las adicciones, desde el punto de vista psicoterapéutico, consta de tres fases que se resumen en la figura que adjunto a continuación:
-¿Qué importancia precisan los controles toxicológicos a la hora de garantizar la recuperación de estos profesionales?
Los controles toxicológicos son la única manera objetiva de poder comprobar que el paciente está abstinente. Los distintos programas para médicos/as que se han desarrollado en varios países lo incluyen como medida ineludible en el seguimiento de los profesionales con adicciones.
Deberían mantenerse, como mínimo, dos años y en algunos casos, prorrogarse hasta cinco (como es el caso de especialidades de alto riesgo –anestesistas o intensivistas-, dependencia a opioides, pacientes con recaídas frecuentes o con alto riesgo para la praxis). Si tenemos en cuenta que una de los objetivos del PAIME, como programa colegial, es garantizar la seguridad de la praxis, es preciso cerciorarse de que los/as médicos/as que vuelven a ejercer permanezcan abstinentes.
De hecho, en los contratos terapéuticos colegiales es una de las medidas a las que se compromete el paciente con adicciones.
No se debe olvidar, por otra parte, que se trata de una prueba complementaria que solicita el psiquiatra de referencia que es quien también estipula la periodicidad de la misma. Debe enmarcarse, por tanto, en un plan terapéutico integral amplio y sostenido en el tiempo.
-¿Por qué es importante incorporar la perspectiva de género al PAIME?
La creciente feminización de la Medicina ha puesto de relieve la importancia de incorporar la perspectiva de género en el abordaje de los pacientes PAIME.
Efectivamente, no podemos eludir que el género tiene una incidencia en cómo se manifiesta el malestar psíquico y cómo cada sujeto lo gestiona. Problemas como el impacto en el tiempo diario de las tareas de cuidado y su impacto en la trayectoria profesional y en el bienestar emocional, la tendencia a la internalización (más frecuente en las mujeres) o la externalización (más frecuente en los hombres) de los conflictos psíquicos, el distinto patrón de consumo de sustancias, son algunos aspectos a tener en cuenta.
En un reciente estudio de nuestro grupo de investigación, observamos que las mujeres médico que accedían al PAIME tenían mayor frecuencia relativa de trastornos mentales no adictivos comparadas con los varones, piden ayuda a una edad más temprana y con mayor frecuencia de forma voluntaria y no inducida.
No obstante, al final, dada la complejidad de cada sujeto, es importante no establecer fronteras dicotómicas entre los modelos “masculino” y “femenino”. En línea con lo anterior, es importante también atender a las dificultades emocionales y vivenciales de los/as médicos/as LTGB puesto que no es infrecuente que se encuentren con situaciones adversas en el ámbito personal/ familiar y/o profesional.
-¿Qué ventajas tienen para el paciente las unidades hospitalarias de ingreso? ¿Cuál es su labor?
El ingreso hospitalario puede ser una buena alternativa cuando el trastorno mental y/o adictivo provoca una importante disfunción en la vida del médico enfermo o cuando implica un riesgo notable para la praxis. Los médicos suelen ser muy reacios a ingresar porque asocian la hospitalización con clínica muy grave y, a menudo, los asocian con patologías mentales que requieren ingresos involuntarios.
No obstante, la Clínica Galatea cuenta con programas clínicos que no requieren ese grado de gravedad y, por tanto, permiten intervenir en situaciones no tan extremas. Así, pueden ingresarse pacientes para desintoxicación y que pueden iniciar ya ingresados el programa grupal intensivo de adicciones.
En ocasiones, se hace necesaria la hospitalización para estudio diagnóstico, en otros casos porque han claudicado los mecanismos de afrontamiento del sujeto o los apoyos del entorno, o en otros, cuando se detectan los primeros signos o síntomas de alarma de una descompensación clínica y no son capaces de controlarse a nivel ambulatorio.